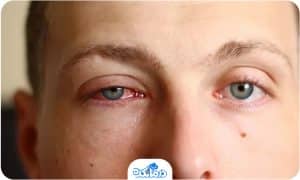
قرنیه مخروطی یا کراتوکونوس که با نام قوز قرنیه هم شناخته میشود، زمانی رخ میدهد که قرنیه شما (سطح بیرونی شفاف و گنبدی شکل چشم شما) نازک شده و به تدریج به حالت مخروطی در میآید. قرنیه مخروطی یکی از رایجترین بیماریهای قرنیه محسوب میشود که اگر به موقع پیگیری و درمان نشود میتواند بینایی را دچار مشکل کند.
قرنیه مخروطی سبب تاری دید شده و ممکن است حساسیت نور و درخشش در بینایی را ایجاد کند. قرنیه مخروطی معمولا هر دو چشم را تحت تاثیر قرار میدهد، اگرچه اغلب یک چشم بیش از چشم دیگر به این بیمای مبتلا میشود. این بیماری اغلب افراد بین ۱۰ الی ۲۵ سال را تحت تاثیر قرار میدهد. این بیماری ممکن است به تدریج تا ۱۰ سال بطول بینجامد.
در مراحل اولیه قرنیه مخروطی، شما ممکن است قادر باشید تا مشکلات بینایی را با عینک یا لنزهای تماسی نرم برطرف کنید. بعدها، ممکن است مجبور باشید تا از لنزهای تماسی انعطافناپذیر و نفوذپذیر یا سایر گونههای لنز نظیر لنزهای صلبیهای استفاده کنید. اگر بیماری تا سطح پیشرفته جلو برود، ممکن است به پیوند قرنیه نیاز داشته باشید.
درمان جدید بنام کلاژن کراس لینک قرنیه ممکن است به پیشرفت آرام قرنیه مخروطی یا توقف آن کمک کند، که احتمالا از نیاز به پیوند قرنیه آتی پیشگیری میکند. این درمان ممکن است علاوه بر گزینههای اصلاح دید ذکر شده در بالا ارائه گردد.
علائم قرنیه مخروطی
علائم و نشانههای قرنیه مخروطی ممکن است با پیشرفت بیماری تغییر کند. این علائم عبارتند از:
- تاری دید
- کاهش حساسیت نسبت به نور و درخشش، که میتواند مشکلاتی در طی رانندگی در شب ایجاد کند.
- نیاز به تغییرات مکرر در نمره عینک
- تخریب ناگهانی بینایی یا تاری دید
بیشتر بخوانید : گل مژه چیست و چگونه درمان میشود؟

چه زمانی به پزشک متخصص قرنیه مراجعه کنیم؟
در صورتی که بینایی شما به سرعت بدتر میشود، و احتمالا با ناهنجاری انحنای چشم ایجاد میگردد، به پزشک (چشم پزشک یا بینایی شناس) مراجعه کنید. پزشک ممکن است در زمان معاینه، به علائم قرنیه مخروطی نیز توجه داشته باشد.
علتهای ابتلا به قرنیه مخروطی چیست؟
کسی از علل قرنیه مخروطی اطلاعی ندارد، اگرچه گمان میرود که عوامل ژنتیکی و محیطی با این مسئله در ارتباط باشند. حدود ۱ نفر از ۱۰ نفر مبتلا به قرنیه مخروطی دارای والدینی با این شرایط هستند.
ریسک فاکتورها
این عوامل میتواند شانس ابتلای شما را به قرنیه مخروطی افزایش دهد:
- داشتن سابقه خانوادگی بیماری قرنیه مخروطی
- مالش شدید چشم
- داشتن بیماریهایی نظیر التهاب شبکیه پیگمنتانه، سندرم داون، سندرم اهلرز داتلوس، تب یونجه و آسم.
این مطلب راهم مطالعه کنید: دیستروفی فوکس چیست و چگونه میتوان دیستروفی قرنیه را درمان کرد؟
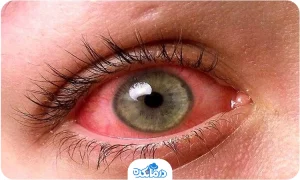
عوارض قرنیه مخروطی
در برخی شرایط، قرنیه شما ممکن است به سرعت متورم شده و سبب کاهش ناگهانی بینایی و آسیب قرنیه شود. این بیماری با شرایطی ایجاد میگردد که در آن سلولهای درون قرنیه میشکنند، و مایع را به درون قرنیه منتقل میکنند (هیدروپس). تورم معمولا به خودی خود فروکش میکند، اما آسیب و زخم ممکن است بینایی شما را تحت تاثیر قرار دهد. قرنیه مخروطی پیشرفته نیز ممکن است سبب شود که قرنیه شما، بخصوص در جایی که قسمت برآمده شدیدتر است، آسیب ببیند. قرنیه آسیب دیده سبب وخیمتر شدن مشکلات بینایی میگردد و ممکن است نیازمند جراحی پیوند قرنیه باشد.
روشهای تشخیص قرنیه مخروطی
برای تشخیص قرنیه مخروطی یا قوز قرنیه، چشم پزشک شما (چشم پزشک یا بینایی سنج) پیشینه پزشکی و خانوادگی شما را مرور کرده و معاینه چشمی را انجام خواهد داد. او ممکن است سایر تستها را برای تعیین جزئیات بیشتر درباره شکل قرنیه شما انجام دهد. تستهایی که برای تشخیص قرنیه مخروطی استفاده میشوند، عبارتند از:
- انکسار چشمی: در این تست، پزشک از ابزار خاصی استفاده میکند تا چشم شما را نسبت به مشکلات بینایی ارزیابی کند. او ممکن از از شما بخواهد که به داخل یک دستگاه نگاه کنید، دستگاهی که شامل چندین لنز است (فوروپتر) تا به وی در تعیین ترکیب لنزها در جهت ایجاد واضحترین بینایی، به وی کمک کند. برخی پزشکان ممکن است از ابزار دستی (رتینوسکوپ) برای ارزیابی چشم شما استفاده کنند.
- تست اسلیت لمپ: در این تست، پزشک شما یک پرتو عمودی نور را بر سطح چشم شما میتاباند و از میکروسکوپ توان پایین برای دیدن چشم شما استفاده میکند. او شکل قرنیه شما را ارزیابی کرده و سایر مشکلات بالقوه را در چشم شما بررسی میکند.
- کراتومتری: در این تست، چشم پزشک یک دایره نورانی بر روی قرنیه شما متمرکز میکند و انعکاس آن را بررسی میکند تا شکل قرنیه شما را تعیین نماید.
- تصویربرداری قرنیه کامپیوتری: تستهای تصویربرداری خاصی نظیر توموگرافی قرنیهای، تصاویری را ثبت میکند تا شکل دقیقی از قرنیه شما را ایجاد نماید. توموگرافی قرنیهای میتواند ضخامت قرنیه شما را بسنجد. توموگرافی قرنیهای میتواند اغلب علائم اولیه قرنیه مخروطی را قبل از اینکه بیماری با معاینه اسلیت لمپ شناسایی شود، تشخیص دهد.
راههای درمان قرنیه مخروطی
درمان قرنیه مخروطی به شدت بیماری شما و سرعت پیشرفت آن بستگی دارد. عموما، دو رویکرد نسبت به درمان قرنیه مخروطی وجود دارد: کاهش سرعت پیشرفت بیماری و بهبود بینایی.
اگر قرنیه مخروطی شما در حال پیشرفت باشد، کلاژن کراس لینک قرنیه ممکن است پیشرفت بیماری را کند یا متوقف کند. این یک درمان جدیدی است که دارای پتانسیل پیشگیری از نیاز به پیوند قرنیه در آینده میباشد. اما، این درمان، قرنیه مخروطی و بینایی را بهبود نمیبخشد.
بهبود بینایی بستگی به شدت قرنیه مخروطی دارد. قرنیه مخروطی جزئی تا متوسط میتواند با عینک یا لنزهای تماسی بهبود یابد. این درمان، بخصوص اگر قرنیه نسبت به زمان یا اتصال کلاژن باثبات باشد، ممکن است یک درمان بلند مدت محسوب گردد.
در برخی افراد مبتلا به قرنیه مخروطی، قرنیه با پیشرفت بیماری آسیب میبیند، و یا استفاده از لنزهای تماسی دشوار میگردد. پیوند قرنیه در این افراد ممکن است ضروری باشد.
عینک یا لنزهای تماسی نرم: عینک یا لنزهای تماسی نرم میتواند بینایی تار و مشکلدار را در اوایل مراحل بیماری قرنیه مخروطی اصلاح کند. اما، افراد بطور مکرر نیاز دارند تا نمره عینک یا لنز تماسی خود را تعویض کنند، چرا که شکل قرنیه آنها بطور مدام تغییر میکند.
لنزهای تماسی سخت: لنزهای تماسی سخت (انعطافناپذیر و نفوذپذیر) اغلب گام بعدی در درمان قرنیه مخروطی پیشرفتهتر هستند. لنزهای سخت ممکن است در ابتدا احساس ناراحتی ایجاد کنند، اما بسیای افراد نسبت به استفاده از آن عادت کرده و میتوانند بینایی بهتری داشته باشند. این نوع لنزها میتواند متناسب با قرنیه شما ساخته شوند.
لنزهای پیگیبک: اگر لنزهای سخت ناراحتکننده باشد، پزشک شما ممکن است لنز تماسی سخت «پیگی بک» را بر روی لنز نرم توصیه نماید.
لنزهای ترکیبی: این لنزهای تماسی دارای مرکز سخت همراه با حلقه محیطی نرم هستند تا احساس راحتی بیشتری ایجاد کنند. افرادی که نمیتوانند لنزهای سخت را تحمل کنند، ممکن است لنزهای ترکیبی را ترجیح دهند.
لنزهای صلبیهای: این لنزها برای تغییرات بسیار شدید شکل قرنیه در قرنیه مخروطی مزمن، مفید هستند. لنزهای صلبیهای به جای تکیه بر قرنیه، همانند لنزهای تماسی، روی قسمت سفید چشم (صلبیه) مینشینند و بدون تماس با قرنیه روی آن قرار بگیرند.
اگر از لنزهای سخت یا صلبیهای استفاده میکنید، مطمئن شوید که به کمک پزشک با تجربه آنها را روی چشم قرار دهید. ممکن است نیاز داشته باشید تا بطور مرتب توسط پزشک معاینه شوید تا مشخص شود که آیا لنز مورد استفاده رضایتبخش است یا نه. لنزهایی که تناسب خوبی با چشم شما نداشته باشد، میتواند به چشم شما آسیب وارد کند.
کلاژن کراس لینک قرنیه. در این عمل، قرنیه با قطرههای ریبوفلاوین پر میشود و تحت تابش اشعه فرابنفش قرار میگیرد. این عمل سبب کراس لینک قرنیه میگردد، که قرنیه را سفت میکند تا از تغییرات شکل آن جلوگیری کند. کراس لینک کلاژن قرنیه ممکن است از طریق تثبیت قرنیه در اوایل بیماری، به کاهش ریسک از دست دادن بینایی پیشرونده کمک کند.
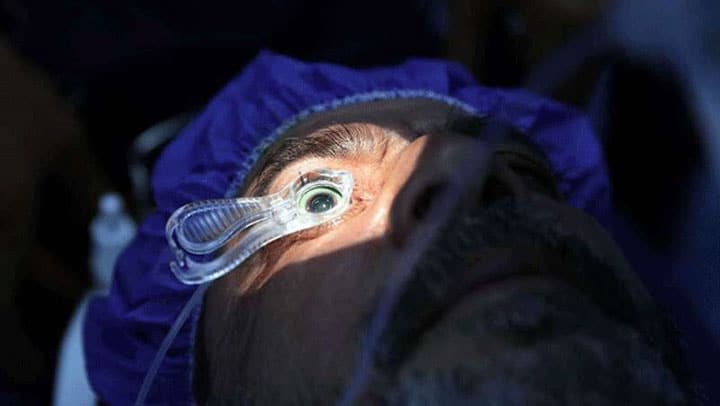
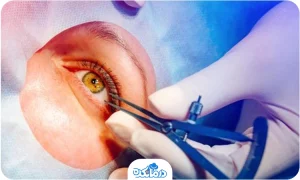
جراحی قرنیه
ممکن است در صورتی که مبتلا به زخم قرنیه، نازکی بیش از حد قرنیه، بینایی ضعیف با استفاده از قویترین لنزها یا ناتوانی در استفاده از هر نوع لنز تماسی باشید، به جراحی نیاز پیدا کنید. بسته به محل برآمدگی در قرنیه و شدت بیماری شما، گزینههای جراحی میتواند شامل موارد زیر باشد:
- جراحی فراگیر ترمیمی قرنیه: اگر مبتلا به زخم قرنیه یا نازکی بیش از حد قرنیه باشید، احتمالا به پیوند قرنیه نیاز پیدا خواهید کرد (کراتوپلاستی). جراحی فراگیر ترمیمی قرنیه شامل پیوند کامل قرنیه است. در این جراحی، پزشک کل قرنیه را برداشته و آن را با بافت اهدایی جایگزین میکند.
- کراتوپلاستی لایهای عمیق قدامی (DALK): کراتوپلاستی لایهای عمیق قدامی بافت داخلی قرنیه (اندوتلیوم) را حفظ میکند. این کار به جلوگیری از رد پیوند که در پیوند کامل قرنیه میتواند رخ دهد، کمک میکند.
پیوند قرنیه برای کراتوپلاستی دارای درصد بالایی از موفقیت است، اما عوارض احتمالی آن شامل رد پیوند، بینایی ضعیف، عفونت و آستیگماتیسم میشود. آستیگماتسم اغلب با استفاده از لنزهای تماسی سخت مجددا اصلاح میشود، لنزهایی که بعد از پیوند قرنیه به راحتی مورد استفاده قرار میگیرند.
در پایان توصیه میکنیم بیماریهای چشمی را جدی بگیرید و در صورتی که هر گونه مشکلی در بینایی خود حس کردید هرچه سریعتر با یک متخصص چشم پزشک مشورت کنید. فراموش نکنید که با استفاده از خدمات درمانکده به راحتی می توانید از پزشک مورد نظر خود به صورت آنلاین وقت ملاقات بگیرید.
[sibwp_form id=5]